2018年5月
子宮頸部細胞診異常所見の経年変化(日本全国における調査)
HPVワクチン接種率が高い世代では子宮頸部細胞診の異常頻度が低かった
HPVワクチン導入により子宮頸部細胞診異常の頻度がダイナミックに減少
要旨
- 子宮頸がん予防目的のヒトパピローマウイルス(HPV)ワクチンへの公費助成の開始(2010年度)によりHPVワクチンは一時的に広く普及した。しかしワクチン接種後のしびれや痛み等の報告により厚生労働省はワクチン接種の積極的勧奨を取りやめ(2013年度)、現在まで4年以上が経過している。
- この研究では、HPVワクチンに対する公費助成が始まる前の世代(ワクチン導入前世代:1990~1993年度生まれ)と、公費助成によりワクチン接種率が約70%まで上昇した世代(ワクチン接種世代:1994~1995年度生まれ)の2つの世代間で20歳での子宮頸部細胞診異常頻度を比較した。データは日本で行われている子宮頸部細胞診検査による検診によるものである。これらのデータは日本の7都市(いわき、川崎、大津、高槻、大阪、松山、福岡)から集められた(7都市の総人口は日本の総人口の6~7%に相当)。
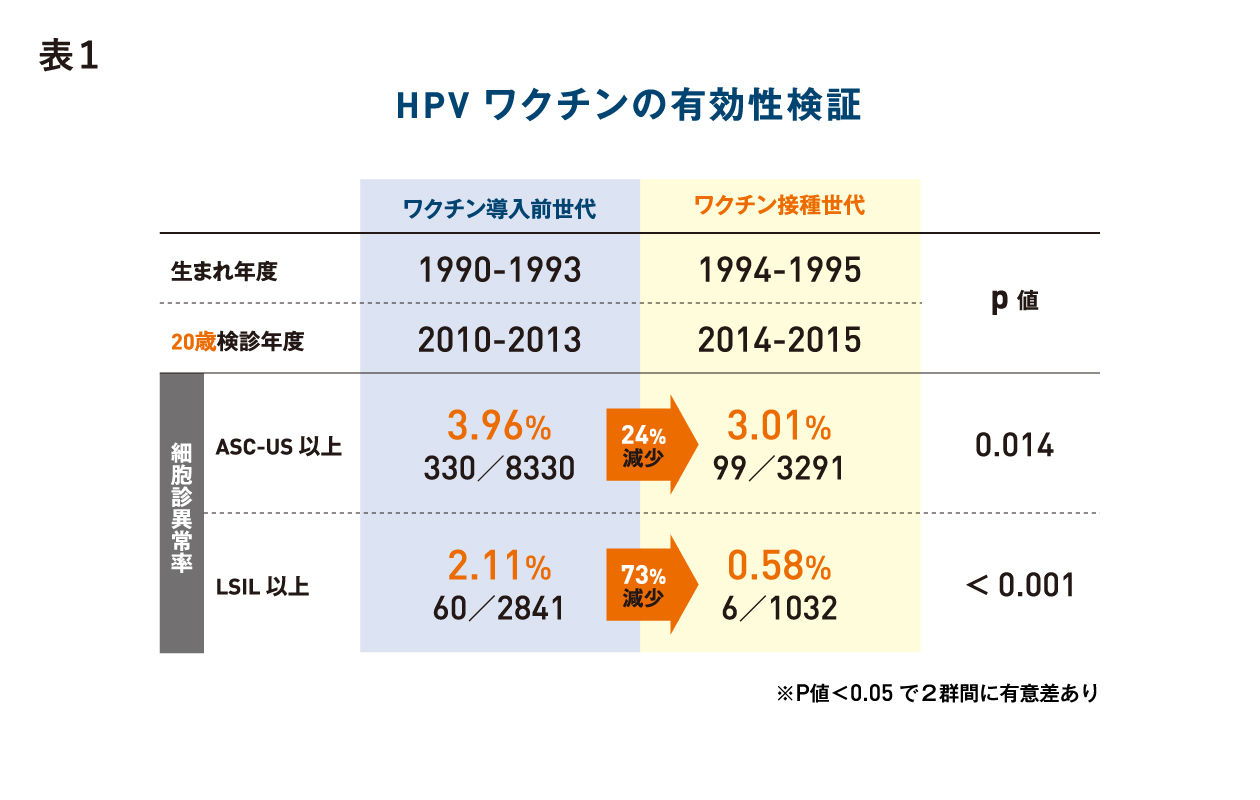
- ワクチン導入前世代(1990~1993年度生まれ)の女性では、異常頻度(ごくわずかな異常ASC-USを含む異常)は3.96%であったのに対しワクチン接種世代(1994~1995年度生まれ)では3.01%と減少した(p=0.014※)。一方、軽度以上の前がん病変が疑われる異常(LSIL以上)に対しても同様の比較を行ったところ、ワクチン導入に伴い、2.11%から0.58%へと劇的に減少していた(p<0.001※)。
※p値:2群間の差を表す指標(p<0.05で有意差あり)
ポイント
- 日本の女性の子宮頸がんの罹患率と死亡率は上昇傾向にあり、定期接種対象者のワクチン接種率は低いままである(2000年度生まれ:4%、2001年度生まれ:1%、2001年度以降の生まれ:ほぼ0%)。今回の研究結果は、公的なHPVワクチン接種推奨の再開を考慮する際の根拠となり得る。
HPVワクチン接種はHPVの口腔内感染の予防にも有効か?
アメリカの若者(18~33歳)においてHPVワクチンによる口腔内HPV感染予防効果が示された
将来の中咽頭がん予防効果に期待
要旨
- 近年他の先進国と同様にアメリカでもHPVが原因となる中咽頭がんが男性の間で急激に増加している。本研究ではHPVワクチンが口腔内のHPV感染にどれだけ効果があるか調べた。
- 今回18−33歳の男女2627人においてワクチン接種とHPV感染の有無を調査した。
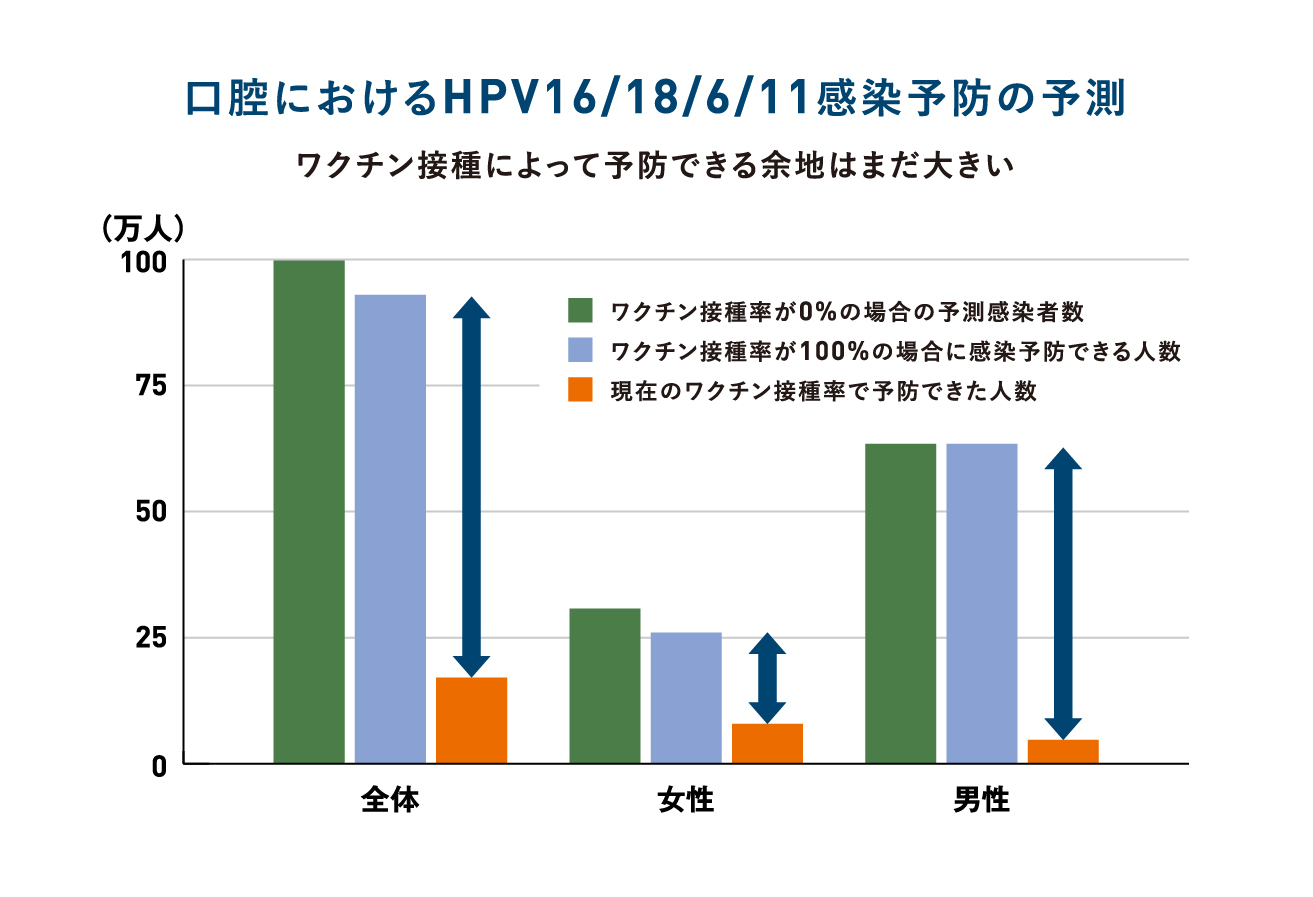
- その結果18.3%がワクチンの接種を26歳までに1回以上受けていることがわかった。しかしその内訳は女性29.2%、男性6.9%であり男性のHPVワクチン接種率は低かった。
- ワクチン接種済みのグループと未接種のグループでHPV16/18/6/11の感染率はそれぞれ0.11%, 1.61%と大きな差があり、性別、年齢、人種に基づいて調整するとワクチン接種によって、88.2%もHPV感染を減らす効果があることがわかった。
- さらに男性のみで同様のことを調べると、感染率は0%(接種あり)と2.13%(接種なし)で、同様に大きな効果を示すことがわかった。
- しかし現在HPV感染リスクの高い若年男女のワクチン接種率は極めて低く、特に男性ではわずか6.9%にとどまっている。
- ワクチン接種によって、中咽頭がんの原因となるHPVの感染率を減少させることができ、将来的に中咽頭がんを減少させることが期待されるため、早急に接種率を高めていかねばならない。
ポイント
グラフに示した通り、現時点でHPVワクチンを接種している人数はごくわずかであり、接種率が増加することで、口腔へのHPV感染率を劇的に減らすことができる。アメリカは、現在男女の定期接種に9価HPVワクチンも導入しており、将来のHPV関連がん予防に力を入れている。
ワクチン接種はHPVの関連する浸潤がんを予防する
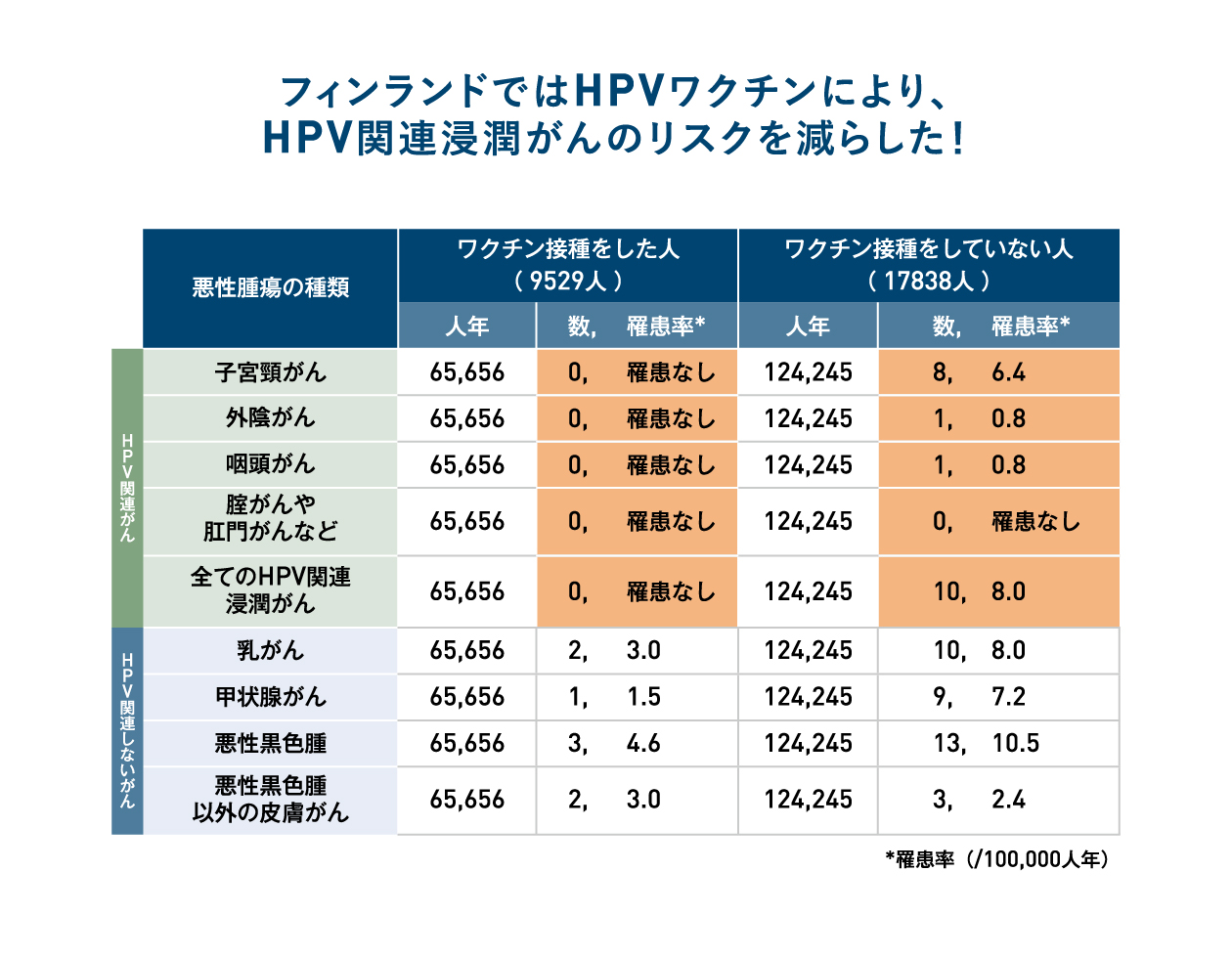
フィンランドの研究で、HPVワクチンを接種した女性ではHPV感染に関連した子宮頸がんや外陰がんなどの浸潤がんは発症していなかった
HPVワクチン接種がHPVの関連する浸潤がんを予防することが明らかに
要旨
- フィンランドで行われたHPVワクチンの臨床試験の参加者の長期的な経過観察により、浸潤がんの発生率を検証した。
- 3つの臨床試験のワクチン接種者と非接種者のその後の浸潤がんの発症率を2007年6月~2015年12月の7年間、フィンランドがん登録を用いて検証した。なお、この3者のうち2002~2005年に行われた2つの臨床試験では、HPVワクチン接種から10年後のフォローアップ時点で、子宮頸部上皮内病変(CIN3:高度異形成と上皮内癌)に対する予防効果が明らかになっている。
- 期間中に観察されたHPVワクチン接種者は65,656観察人年、ワクチン非接種者は124,245観察人年であった。(解説:観察人年とは、ある集団の病気の発症率などを明らかにする場合に、観察期間が異なる場合が多いために用いられる手法である。1人が7年間観察できた場合には7観察人年、1人が5年であれば5観察人年となり、各参加者の観察人年の合計に対して、何人の発症者がいたかを調査し、本研究では発症率を100,000人当たりの人数で示している。)
- HPVに関連した浸潤がんの発症はワクチン接種群では0人であったのに対して、非接種群では、子宮頸がん8人(発症率6.4%/100,000人、以下%のみ記載)、外陰がん1人(0.8%)、口腔咽頭がん1人(0.8%)の計10人(8.0%)の浸潤がんの発生が認められた。ワクチン接種の有無により有意に差が認められた。
- HPVに関連のないがんの発症に差はなく、ワクチン接種群:非接種群で乳がん2人(3.0%):10人(8.0%)、甲状腺がん1人(1.5%):9人(7.2%)、黒色腫3人(4.6%):13人(10.5%)、黒色腫以外の皮膚がん2人(3.0%):3人(2.4%)であった。
- HPVワクチン接種がHPV感染を予防すること、HPV感染ががんの発生にかかわっていることは既知の事項であったが、HPVワクチン接種が浸潤がんを予防することは今回初めて証明することができた。
ポイント
HPVワクチン接種開始より10年以上の年月を経て、ワクチン接種がHPVの関連したがんの発生率を有意に低下させることが明らかになった。
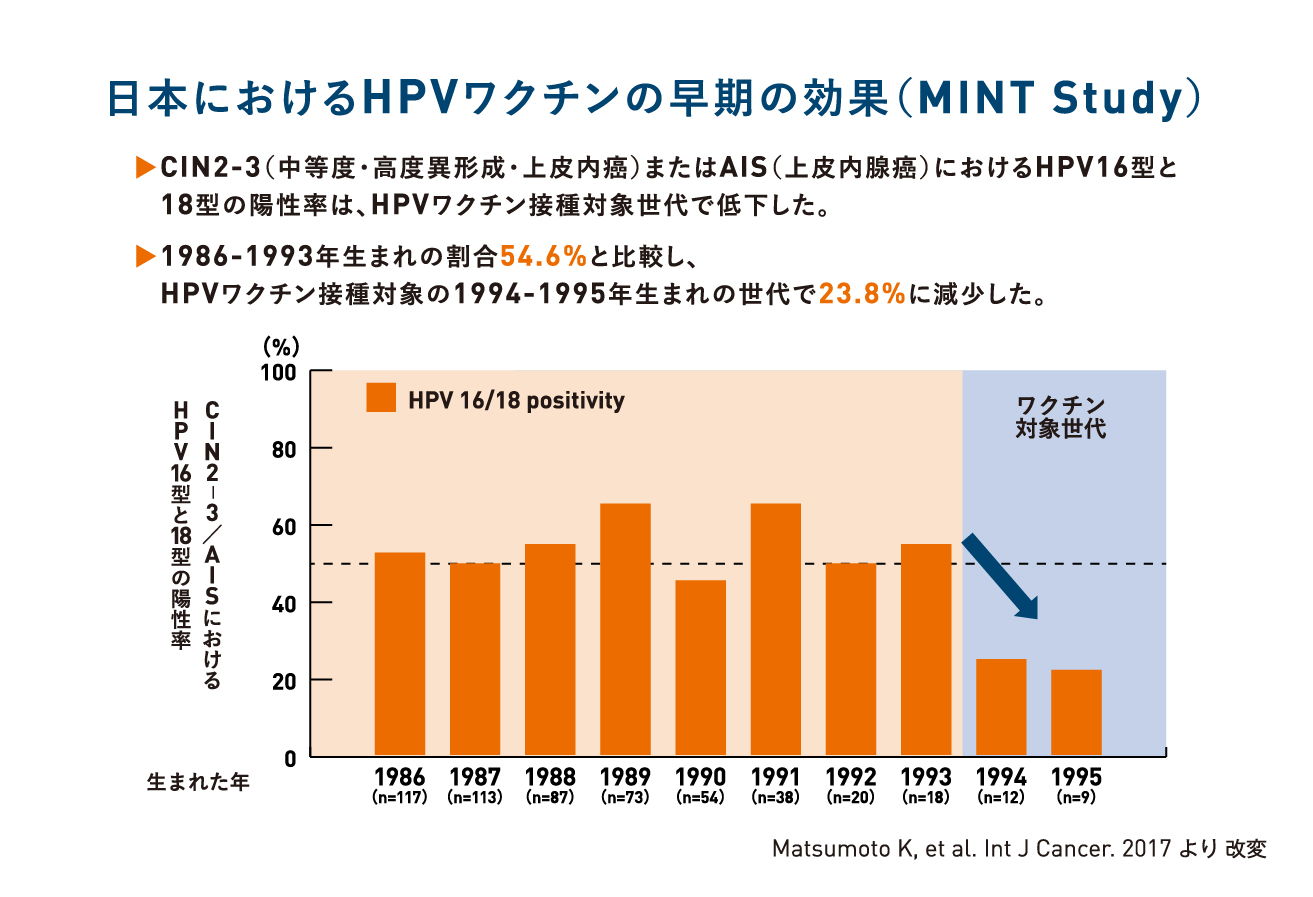
国内におけるHPVワクチンプログラムの早期の成果 (MINT Study)
ワクチン接種対象世代で前がん病変に対するHPVワクチンの効果が証明された
子宮頸部の前がん病変において,ワクチンで予防できるHPV16,18型の割合が減少した
要旨
- 日本においてHPVワクチン接種後の有害事象の問題が大きく報道され、行政によるHPVワクチンの積極的接種勧奨の中止から4年以上が経過した。日本のアカデミアはワクチンの定期接種の積極的接種勧奨再開を求めているが、政府は未だ足踏みを続けている中、今回日本人における実際のワクチンの効果を示す研究結果が示された。
- 本研究は2012年に開始され21年間続く予定で、エンドポイントは子宮頸がん、子宮頸部前がん病変を有する患者においてHPV16型または18型の陽性率の減少を示すことと、40歳以下の女性で子宮頸がん罹患数や死亡率を減少させることである。しかしHPV感染から発がんまでには通常10年以上の時間を有することから、前がん病変は比較的早期に効果が評価できるため、中間解析を実施し前がん病変における効果について評価を行った。
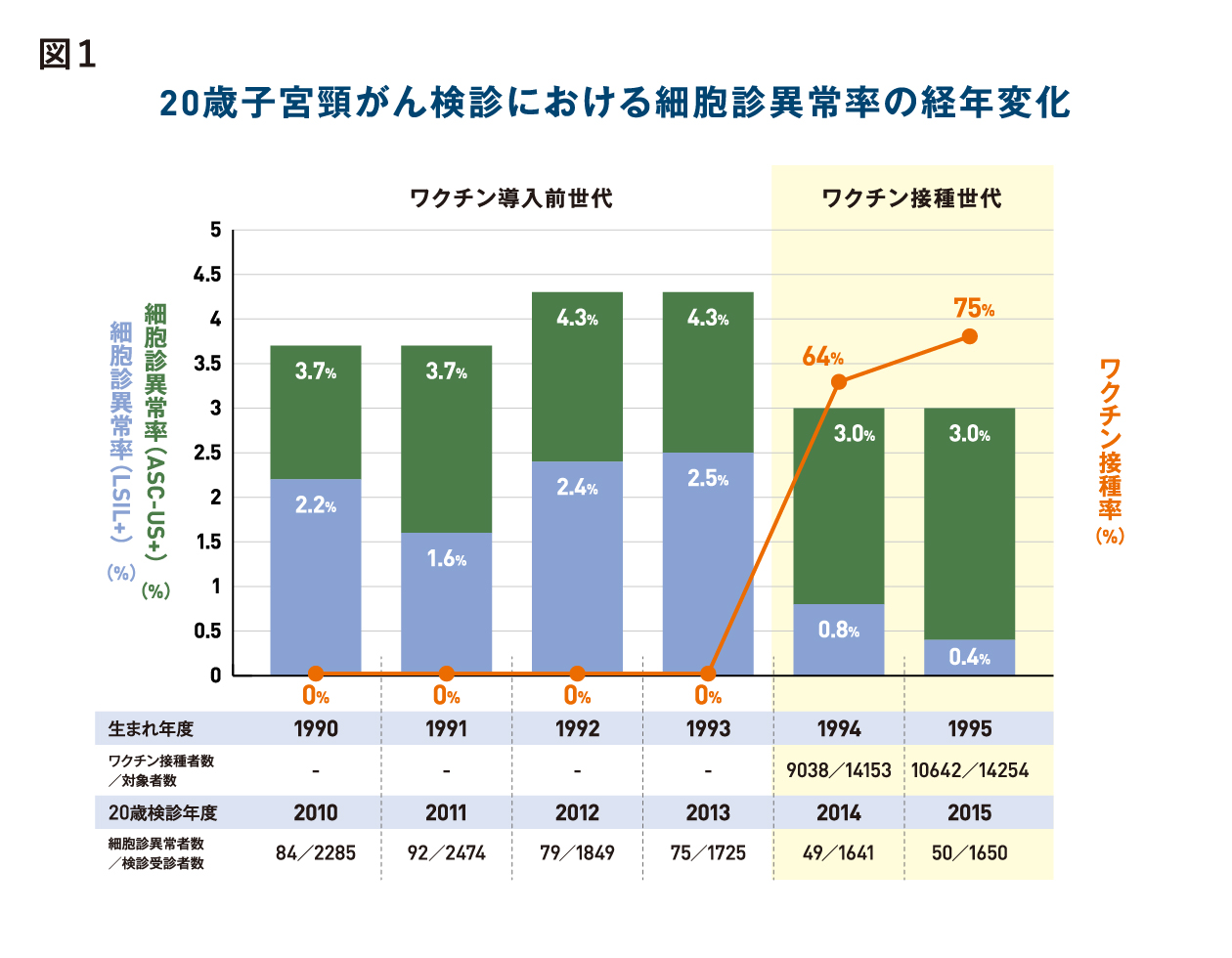
- 2012年から2015年までに前がん病変に罹患した集団でのHPV16型もしくは18型の陽性率を年代別に比較したところ、20-24歳の年代では陽性率が50.0%から14.3%にまで減少が見られたのに対し25歳以上のグループでは減少傾向は確認されなかった。
- また生まれた年毎に高度前がん病変(中等度・高度異形成・上皮内癌、上皮内腺癌)のHPV陽性率を調べた結果では、1994,1995年生まれの群、つまりワクチン接種世代の群でHPV16型もしくは18型の著明な減少が見られた。
ポイント
- ワクチン接種世代ではHPVワクチンで予防される16型や18型が原因となる子宮頸部前がん病変の減少に示された。
- HPVワクチン接種プログラムを再開させるためには、このような有効性を示すデータを示し、一般市民が集団ワクチン接種の有効性を理解することが不可欠である。
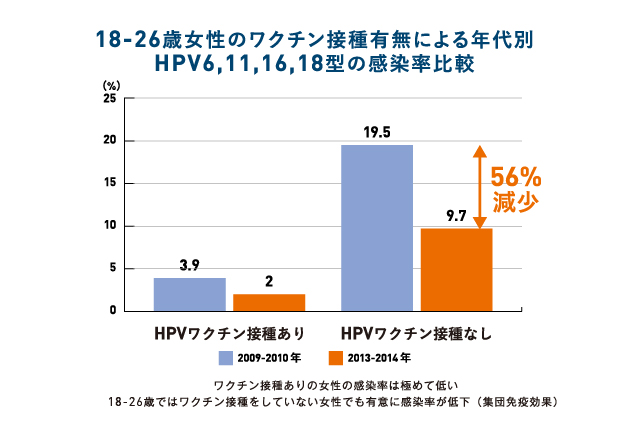
2009-2014年における18-59歳のアメリカ人女性のヒトパピローマウィルス感染率の変化
アメリカの若年女性のHPVワクチン接種率が増え、非接種群のHPV感染率も下がっている
米国における18-26歳の女性の集団免疫の利益が明らかに
要旨
- 2009-2010年と2011-2012年、2013-2014年においてHPVワクチン接種群と非接種群の腟内のHPV感染率の変化を調べた。18歳から59歳女性のHPV感染率を、18-26歳、27-34歳、35-44歳、45-49歳の4年齢層に分類し、ワクチン接種後の時間の経過で検証した。この対象者の種族、婚姻の有無、性的嗜好、飲酒歴、マリファナの使用率など背景に差はみられなかった。
- 感染の有無は、自己採取式のHPV検査を行い、HPVワクチン接種の有無については自己申告とした。このため、思い出しバイアス(思い出しの正確さの差異によって生じる測定の不確かさ)が存在している可能性がある。
- 2009-2010年は、2290人の参加対象の中で2244人(98%)が参加し、1970人(87.8%)が自己採取式のHPV検査を行い、1955人(85.4%)がHPV型判定に適正の結果が得られた。2011-2012年は2062人が対象で、1995人(96.7%)が参加し、1772人(85.9%)がHPV検査を行い、1767人(88.6%)が適正であった。2013-2014年は2230人が対象で、2164人(97%)が参加し、1995人(92.2%)が検査を行い、1985人(91.7%)が適正であった。総計5707人がHPV検査を受けたこととなる。
- 18-59歳の2013-2014年の罹患率は、2009-2010年に比して明らかに減少していた。この低下傾向は18-26歳の年齢層が最も顕著であった。18-26歳のワクチン接種者ではワクチンがカバーする型であるHPV6型、11型、16型、18型の罹患率は、2009-2010年の3.9%から、2013-2014年の2.0%と低下していた。18-26歳のワクチン非接種者でも、2009-2010年の19.5%から2013-2014年の9.7%へと顕著な減少を示した。26歳以上の非接種者の年齢層では、HPV罹患率は顕著な変化はみられなかった。
- アメリカの18-26歳女性のHPV非接種者におけるHPV感染率の低下は、HPVワクチンの集団免疫効果の利益を得ていると考えられる。
ポイント
アメリカの経年的なHPV感染率の変化を追った疫学調査で、オーストラリア(2017.9.12の最新学術情報記事参照)に引き続き、HPVワクチン接種率が高い若年層ではワクチン接種群も非接種群もHPV感染率が下がり、集団免疫効果が得られていることが証明された。
HPVワクチン(WHOポジションペーパー)
HPVワクチンについてのWHOのスタンスは?
WHOはHPVワクチンには優れた安全性・有効性があることを繰り返し表明
要旨
- 本論文は、2014年に発出したHPVワクチンに関するポジションペーパーを、2016年のSAGE( Strategic Advisory Group of Experts)による議論を踏まえて改定したものである。
- HPVワクチンは、2006年に認可されて以来、2017年3月までに世界的に71か国が女児に、11か国が男児に対しても予防接種プログラムを導入している。そして、現在までに2億7千万本以上が供給されている。
- ワクチンによるHPV感染予防効果は、3回投与のスケジュールで投与された場合、2価で8.4-9.4年、4価で10年、多価で5.6年まで実証されている。2回投与スケジュールでは接種後5年までは3回投与に匹敵することが確認されている(注:2価ワクチンは9-14歳男女、4価ワクチンは9-13歳男女、9価ワクチンは9-14歳男女で推奨)。
- GACVS(The WHO Global Advisory Committee for Vaccine Safety)は弱い根拠に基づいた政策決定は、安全かつ効果的なワクチンの使用の欠如につながり、重大な危害につながることを指摘しており、 2016年1月、現在接種されているHPVワクチンの使用に関して、安全性に懸念があるとは言えないと結論付けた。
- ワクチンの副作用としては、接種部位の疼痛は観察されるが、全身反応は概して軽度で限定的であると報告されている。ワクチン接種後の失神については、多くのワクチンと同程度であり、適切な準備をすることで合併症を最小限に抑えることが可能である。
- ギランバレー症候群やベル麻痺の発症リスクを増加させるというデータはない。
- ワクチン接種後の複合性局所疼痛症候群(CRPS)および体位性頻脈症候群(POTS)についての懸念があるが、直接的な因果関係があるという証拠は得られていない。
- WHOはHPVワクチンを国家的な予防接種プログラムに含めるべきだという勧告を改めて繰りかえす。HPVワクチンには優れた安全性・有効性がある。
- HPVワクチンを推進するためには、健康教育、がん検診および子宮頸がんの診断・治療に関するアクセスの増加を含めた包括的な戦略を立てる必要がある。
- HPVワクチンの投与間隔は、6か月間の2回投与スケジュールが推奨される。
- ワクチンの安全性を監視するためのサーベイランスは実施すべきであり、これはワクチン接種への信頼を維持する役割もある。一般的にHPVワクチン接種後の有害事象は重大ではなく、短期間である。
ポイント
- WHOは繰り返し、HPVワクチンの安全性情報を踏まえて、積極的に接種を奨める態度を表明しているが、日本国民にこのメッセージは十分に伝わっていない現状がある。
9価HPVワクチンの有効性と安全性:ランダム化2重盲検試験
9価ヒトパピローマウイルスワクチンが子宮頸がんの90%を予防する
6年の持続的効果とその安全性を証明
要旨
- 2007年9月~2009年12月の間に様々な地域から無作為に集めた16-26歳の健康な若年女性14215人に9価HPVワクチンと4価HPVワクチンを無作為に約半分ずつのグループに分けて接種した。
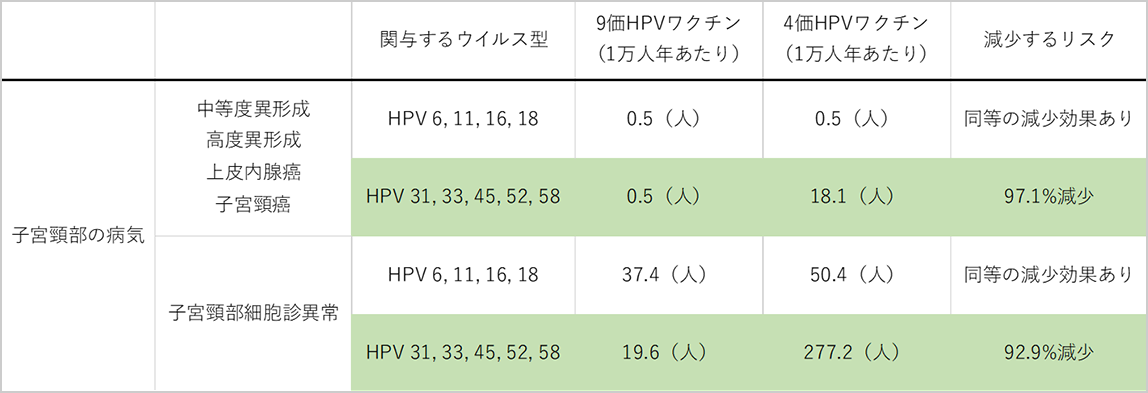
- 9価ワクチン接種グループでは、これまでのワクチンには含まれていなかったHPV 31, 33, 45, 52, 58に関連する子宮頸部中等度ないし高度異形成(CIN2, 3)や上皮内腺癌や子宮頸癌のリスクが、4価接種グループに比べ97%減少した。
- 同様にHPV 31, 33, 45, 52, 58に関連する子宮頸部細胞診異常についても4価ワクチンを接種したグループに比べ約95%リスクを減らすことができた。
- 9価ワクチン接種グループでは、HPV 31, 33, 45, 52, 58型の6か月ないし12か月間の持続感染リスクも96%減らすことができた。
- HPV 6, 11, 16, 18型によって引き起こされる子宮頸部病変(中等度ないし高度異形成、上皮内腺癌、子宮頸癌)の罹患リスク、細胞診異常のリスク、12か月間のHPV持続感染リスクはいずれも4価と比較し遜色ない効果が得られた。
- 因果関係を問わない重篤な有害事象は全部で7例あり、4例は9価ワクチン、3例は4価ワクチンの接種者で,どちらかのワクチンに偏りのある差はなかった。そのうち3人はワクチン接種から3年以上が経過した例であった。死亡例でワクチンとの因果関係が疑われるものはいなかった.
ポイント
9価ワクチンの効果は6年間持続することが証明された。9価ワクチンが普及すれば世界中の90%の子宮頸がんを予防できる可能性がある。
付記:
- 9価ワクチンは9種類のHPV(6, 11, 16, 18, 31, 33, 45, 52, 58型)抗原を含む
- 4価ワクチンは4種類のHPV(6, 11, 16, 18)抗原を含む。
本論文Table1を改変
ヒトパピローマウイルスによって引き起こされるがんを防ぐための取り組み
2017 Lasker-DeBakey 臨床医学研究賞受賞
HPV関連がんの征圧の実現へ
- ヒトパピローマウイルス(HPV)は20世紀初頭から性感染症の原因としてその存在を知られていたが、1980年代になってからHPVの中でもHPV-16,HPV-18が子宮頸がんと関連することが明らかになった。HPV関連がんのうち発展途上国では90%を子宮頸がんが占めており、死亡者は2015年の206,000人から2030年には317,000人に増加すると予測されている。
- HPVワクチンは、HPVに似た外殻を持つ合成タンパクにより中和抗体を誘導する、HPV感染予防のための不可化ワクチンである。著者らを初めとした多くの研究者の努力により、高い抗体価を長期間維持できる有効なワクチンが開発された。
- 2002年には、HPV16型をターゲットにしたワクチンを接種した768人とプラセボ群(構造が似ているもののHPVに対する抗体誘導能力を持たない薬剤)の765人で比較し、実際にHPV16型に感染した人数はそれぞれ0.41人という結果で、HPVワクチンは劇的な効果があることが明らかになった。その後、さらに複数のHPVをターゲットにした2価ないし4価ワクチンの有効性も同様に示されてきた。そして、第二世代の9価ワクチンも実用化されている。
- 当初ワクチン接種は3回に分けて行われていたが、現在ワクチンの接種回数を減らすための研究が進んでおり、2回の接種でも3回と同様の効果を示すことが明らかになった。将来的には一度のワクチン接種でもHPV感染が予防できるようになることが期待されている。
ポイント
- Lasker-DeBakey 臨床医学研究賞は、医学研究において優れた功績があった人物に与えられるアメリカ医学界最高の賞とされており「アメリカのノーベル生理学・医学賞」とも呼ばれている。
- 本賞受賞者らによる技術によるHPVワクチンは、1,2,3回いずれのワクチン接種回数においても長期の効果を期待できることが明らかになってきた。HPV関連がんの撲滅に向かっての長期のゴール達成が現実味を帯びてきたが、接種率の問題は世界レベルで残っているといえる。
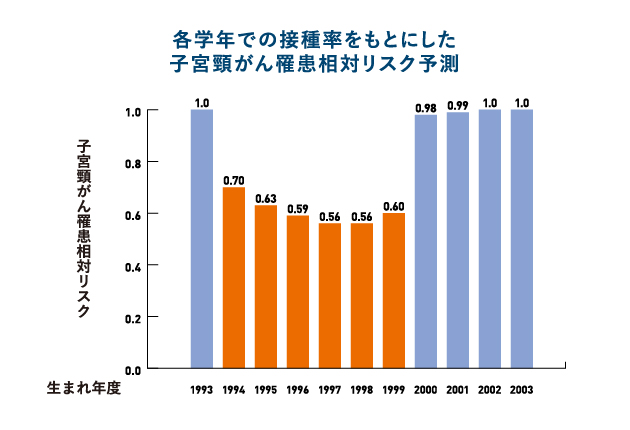
日本ではワクチン接種率が低い世代では子宮頸がんリスクが再び上昇している
ワクチン接種率が低い世代に対する検診の強化が必要
大阪府堺市データからの推計
- 日本では2013年以降、HPVワクチン接種後の有害事象がメディアによって広く報道され、2013年6月に厚生労働省がHPVワクチンの積極的接種勧奨の中止を発表し、その後HPVワクチン接種率は急激に減少した。
- OCEAN研究グループ(大阪大学産婦人科を中心としたグループ)の研究で、2013年生まれの子宮頸がん罹患率(予測)を基準として各世代の子宮頸がん罹患リスクを予測し、ワクチン積極的勧奨の中止の影響を調べた。
- 約70%のHPVワクチン接種率に達した1994-1999年生まれの群では子宮頸がんの罹患リスクは0.56-0.70と大きく減少した一方、接種率がほぼゼロになってしまった2000-2003年生まれの群では子宮頸がん罹患リスクは0.98-1.0とワクチン導入以前の水準まで戻ってしまった。
- HPVワクチン接種率の低い世代にはスクリーニング検査(子宮頸がん検診)をより強力に実施していく必要がある。
ポイント
- 子宮頸がんは2012年だけで世界中で53万人もの新規罹患者が出ており、女性のがんによる死亡原因の7.5%を占めている。日本でも年間8000人もの新規患者が発生しており3500人が死亡している。子宮頸がんの多くはHPV16,18の持続感染によって引き起こされることがわかっており、これはワクチンの接種によって高い予防効果が期待できる。
- WHO(世界保健機関)は日本のワクチン接種の積極的接種勧奨の中止について「不確実な根拠に基づいた政策によって安全かつ有効なワクチンの接種率が低下している。これは非常に大きな問題へと発展するだろう」とコメントしている。
- 堺市の女性の各年代における子宮頸がん発生率を予測したこの研究では、性経験の予測割合やワクチン接種率に基づいて発生率が計算された。今回の調査は大阪府堺市のデータを用いており、HPVワクチンの接種率は地域、自治体によって異なる。堺市よりも接種率が低い地域も存在する。さらなる調査が現在も進行中であり、その結果が待たれる。
HPVワクチン接種が劇的に減少したことにより日本の少女達はHPV感染リスクにさらされている
将来子宮頸がんの発生率が国際社会において日本でのみ上昇する可能性
早急な対応が必要
- HPVワクチン接種率は日本では2010年ころから徐々に増え、2013年4月には積極的接種勧奨の対象となり12-16歳までの女子を対象に定期接種化されていた。
- 2013年春ごろからワクチン接種後の有害事象について多くの報道がなされた。この有害事象がワクチン接種によって引き起こされたという根拠は示されておらず、HPVワクチンの安全性は既に多くの研究から示されている。
- 厚生労働省は2013年6月にHPVワクチンの積極的接種勧奨を中止するという決断を下し、現在もその状態が続いている。そのため将来的に子宮頸がんの発生率が国際社会において日本でのみ上昇する可能性が懸念されている。
- HPVワクチン接種の積極的勧奨の中止によって接種率は12歳の女子で70%から1.1%に、13歳女子で70%から3.9%に低下した。
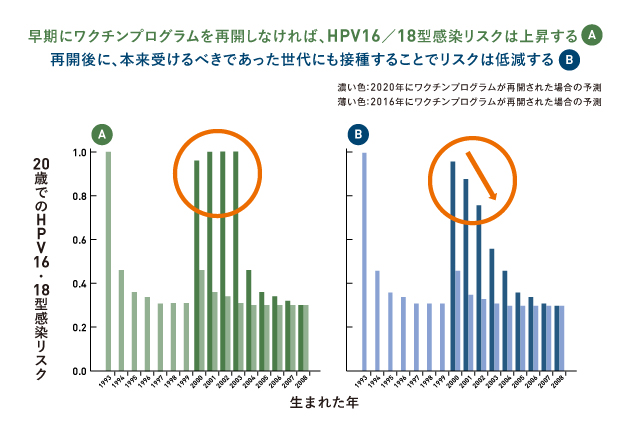
- 今すぐ(2016年)にワクチンの接種の積極的勧奨が再開されたと仮定すると、2000年から2003年に生まれた女子の群では他の年に生まれた女子の群と比較してHPV感染率はわずかな上昇に抑えることができる(図参照)。
- ワクチン接種の積極的勧奨が一年遅れるごとにワクチン接種までに性交渉を持つ女子が増えるため、感染者は著明に増加して行くと予想される。早期に再開する方が感染率を下げることは明らかであるが、いつ実施されるにしてもワクチン接種の積極的勧奨が中止されていた期間に12-16歳であった世代には確実にワクチン接種を行う必要がある。
ポイント
- この日本の状況に対してFIGO(国際産婦人科連合)は2013年の8月にワクチンの安全性を支持する声明を発表した。その内容はHPVワクチンに関する厚生労働省の方針は科学的に根拠に基づくべきであるというものであった。しかし2015年9月17日、厚生労働省はワクチン接種の積極的勧奨の中止を継続するということを発表した。これに対してWHO(世界保健機関)は日本の方針は不確実な根拠に基づいていて、将来的に大きな健康問題につながるだろうと述べている。
- これらの専門機関からの声明にもかかわらず日本は積極的勧奨の中止の方針を継続している。さらにこれらの件に関する報道は国際社会に大きな影響を及ぼしており、今や世界的にワクチンの安全性を疑問視する風潮が広がりつつあることが懸念される。
- HPV感染が増加に歯止めをかけるために、早急に対応が必要であることを将来の推計データから示した論文である。