2019年7月
12-13歳で2価HPVワクチン接種を受けた集団の20歳での子宮頸部病変の有病率に関する後ろ向き研究
理想的なHPVワクチン接種を受けた世代で上皮内病変が激減
12-13歳で受けたほうがより効果的であること、集団免疫効果も証明
要旨
- スコットランドでは、2008年からHPVワクチン接種が国のプログラムとして開始された。2012年までのプログラムでは12-13歳の女子に対して2価のHPVワクチンを学校接種とし、2008年から2年間は、年齢(12-13歳)に該当しなかった18歳までの若年女性への補助的な接種(キャッチアップ接種)を行った。
- HPVワクチン政策の変遷によって、生まれた年によりHPVワクチン接種の状況が異なる。1988-90年に生まれた女性は、ワクチン政策が始まる前の集団であるためほとんどの女性がワクチン接種を受けていない。1991-94年に生まれた女性はキャッチアップ政策の対象となった集団であり、ワクチン接種の年齢が15-18歳とワクチン接種前にHPVに暴露している可能性が高い。そして1995-96年に生まれた女性は12-13歳でワクチン接種ができているため、HPV暴露前にワクチン接種(理想的な接種)が行われている可能性が高いと考えられる。
- 理想的なワクチン接種が20歳の子宮頸部病変に与える影響を明らかにすることを目的に、1988年1月1日から1996年6月5日に生まれた女性で、20歳の子宮頸部細胞診の結果がある138692人の女性を対象として調査を行った。各生まれ年ごとの子宮頸部細胞診の結果、細胞異常のため行った組織診の結果をロジスティック解析の手法で検討した。
- 組織診の結果は子宮頸部上皮内腫瘍(以下CIN)のグレード1 (CIN1:軽度異形成に相当)。グレード2 (CIN2:中等度異形成に相当)、グレード3 (CIN3:高度異形成と上皮内癌に相当)とそれ以上の悪性病変(腺系の腫瘍もしくは浸潤がん)として記載。
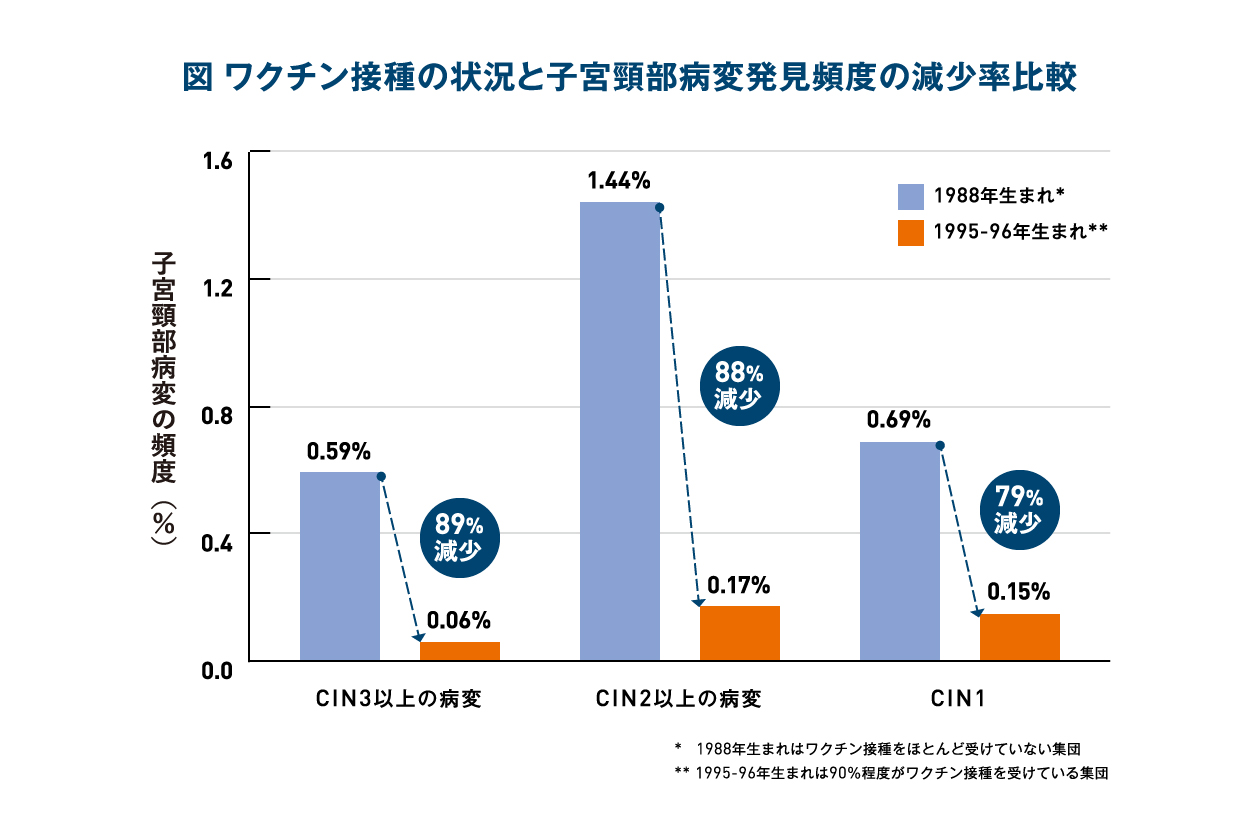
- 1988年生まれのほとんどHPVワクチン接種を受けていない女性と1995-96年に生まれた90%程度がHPVワクチンを打ったことがある女性で比較すると、CIN3以上の病変発見率は、0.59% (95%信頼区間:0.48-0.71)から0.06% (95%信頼区間:0.04-0.11)へと、89%減少した。CIN2以上の病変で、1.44% (95%信頼区間:1.28-1.63)から0.17% (95%信頼区間:0.12-0.24)へと88%減少。CIN1については、0.69% (95%信頼区間:0.58-0.63)から0.15% (95%信頼区間:0.10-0.21)へと79%減少した。
- 12-13歳でワクチン接種を受けた女性と17歳で接種を受けた女性を比較すると、ワクチンがCIN3以上の病変を減少させる効果は各々86% (95%信頼区間:75-92)と51% (28 – 66)で、12-13歳で受けたほうがより効果的だった。
- 1995-96年生まれの女性ではHPVワクチン接種を受けていない女性でも子宮頸部病変の頻度は1988-90年生まれと比較して減少しており、集団免疫の効果が確認された。
- スコットランドの12-13歳の女子へのHPVワクチン接種プログラムは、子宮頸部の前がん病変を減らすことに寄与していることが明らかとなり、今後、浸潤子宮頸がんを大幅に減らすことが期待される。
日本におけるHPVワクチンに対する産婦人科医の姿勢
3年間の変化は?
産婦人科医の娘へのHPVワクチンの接種率が増加
要旨
- 近年、日本では若い世代の間で子宮頸がんの患者が増加している。2009年より日本でも子宮頸がんの予防のためのHPVワクチンが導入されたが、いわゆる副反応報道により、一般の人々にHPVワクチンに対する拒絶感が広がった。厚生労働省は2013年の6月にHPVワクチンの「積極的接種勧奨」を差し控え、その後、HPVワクチンの接種率が劇的に低下している。
- 一般の人々だけでなく、産婦人科医などの専門家の間でもHPVワクチンは否定的にとらえられていたことが、2014年の著者らの調査により明らかになっていた。一方でWHOはHPVワクチンの効果と安全性の声明(WHO声明)を出している。また、大阪大学の祖父江教授らの研究班が行った日本の大規模な疫学調査でも、HPVワクチン接種後に報告されている症状と同様の「多様な症状」を呈する者が、HPVワクチン接種歴のない者においても一定数存在したことが報告されている(祖父江レポート)。
- 厚生労働省のHPVワクチンの積極的接種勧奨の差し控えから4年がたち、産婦人科医の姿勢に変化が見られているか、3年前に著者らが行った調査(International journal of Clinical Oncology 2016; 21: 53-58)の2回目の調査を行った。
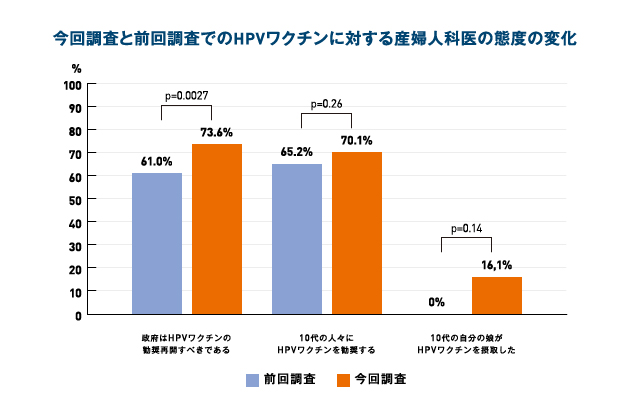
- 前回調査では、61.0%の医師が厚労省はHPVワクチンの積極的接種勧奨を再開すべきと回答していたのに対し、今回の調査では、73.6%の医師が、再開すべきと回答していた。(p=0.0027:統計的有意差あり)
- 前回調査では、65.2%の医師が10代の女子にHPVワクチン接種を推奨すると回答しており、今回調査では、71.0%であった。(p=0.26:統計的有意差なし)
- 前回調査では、どの医師も自身の10代の娘たちにHPVワクチンの接種をしていなかったが、今回の調査で、16.1% (5/31人)の医師が、積極的接種勧奨の差し控えにも関わらず、HPVワクチンを接種させていた。(p=0.14:統計的有意差なし)
- 今回調査では、66.5%の医師がWHO声明を認識していて、71.5%の医師が祖父江レポートを認識していた。それぞれの文章を読んでHPVワクチンの安全性・有効性を確認できたと答えた医師は、WHO声明で72.7%、祖父江レポートで84.3%であった。
- 一方で、今回調査においても、HPVワクチンの積極的接種勧奨を再開すべきかという質問に対して、26.3%の医師が再開すべきとは回答しなかった。また、HPVワクチン接種を10代の人々に推奨するかという質問に対して、推奨すると回答しなかった医師が29.9%に上った。この「いいえ」「わからない」と答えた医師のうち、WHOの声明を知った後に12人が積極的接種勧奨を再開すべきと考えるようになり、そのうち5人は祖父江レポートを見たことでそのように考えるようになった。
ポイント
- 6年にわたるHPVワクチンの積極的接種勧奨の差し控えの間に産婦人科医師のワクチンの効果と安全性に対する意識はポジティブな方向に変化している。その背景には、WHOの声明や疫学研究の結果が影響していると考えられる。産婦人科医師でさえHPVワクチンに対してネガティブな感情を持っていた状態から脱却していくためには、HPVワクチンの効果と安全性の科学的なデータに基づく最新情報を得る機会を広く提供することが必要不可欠である。
日本における子宮頸がんの動向
地域がん登録データを利用した疫学的・臨床的解析
~大阪府がん登録データから見えた子宮頸がんの現実~
要旨
- 大阪府がん登録データを用いて日本における子宮頸がんの動向を解析したところ、子宮頸がん罹患率は2000年を境に有意に増加しており、特に腺癌では30歳代以下の若年層で一貫して増加していることが判明した。
- 子宮頸部のみにがんが限定されている「限局性」の症例において、相対生存率は近年改善されている一方、若年層では放射性治療の奏効率が低い傾向にあることが判明した。
- これらの結果は、今後の子宮頸がんの予防・治療戦略の策定に重要な知見となる。
ポイント
- 日本では、子宮頸がん検診受診率は非常に低く、またHPVワクチンの積極的勧奨は一時中止されて5年間以上が経過している。子宮頸がんによる将来の罹患率や死亡率を減少させるために、日本における子宮頸がんの疫学的傾向を理解することは重要と考えられる。
- 本研究では、1976年から2012年の間に登録された大阪府がん登録のデータを利用して、子宮頸がんの組織型別、年齢層別、進行ステージ別、治療法別の罹患率を解析した。解析結果から、10万人あたりの年齢調整罹患率は1976年から有意に減少していたが、2000年以降は増加に転じていることが観察された(図1)。
- 子宮頸がんのうち、特に発見が難しく治療が奏効にしにくい腺癌が、30歳代以下の若年層で一貫して増加していることが分かった(図2)。
- サバイバー生存率を調べた結果、診断から1年生きることができた場合の5年生存率、診断から2年生きることができた場合の5年生存率と生存年数が進むにつれ、サバイバー生存率は有意に上昇した(図3)。
- がんの進行ステージ別に調べてみると、子宮頸部に臓器に限定される「限局性」および隣接する臓器にがんが広がっている「隣接臓器浸潤」の症例では、10年相対生存率が2003年以降に著しく改善していた。これは、同時放射線化学療法(CCRT)の導入によってもたらされたと推測される。
- 「限局性」の症例において、治療として手術が行われた群では年齢による相対生存率の違いは見られなかったが、放射線を含む治療が行われた群では、若年層では相対生存率が低い傾向にあった(図4)。
- これらは、今後の日本での子宮頸がんの予防・治療戦略の策定に重要な知見となる。
http://www.med.osaka-u.ac.jp/activities/results/2019year/yagi-ueda-201902




約3000人の日本人男女に行った大規模アンケート調査で明らかになった事実
一般男性は一般女性に比べヒトパピローマウイルス(HPV)や子宮頸がんに関する知識が低く、予防意識も明らかに不足している!
男性はHPVやその予防についてもっと知る必要がある。
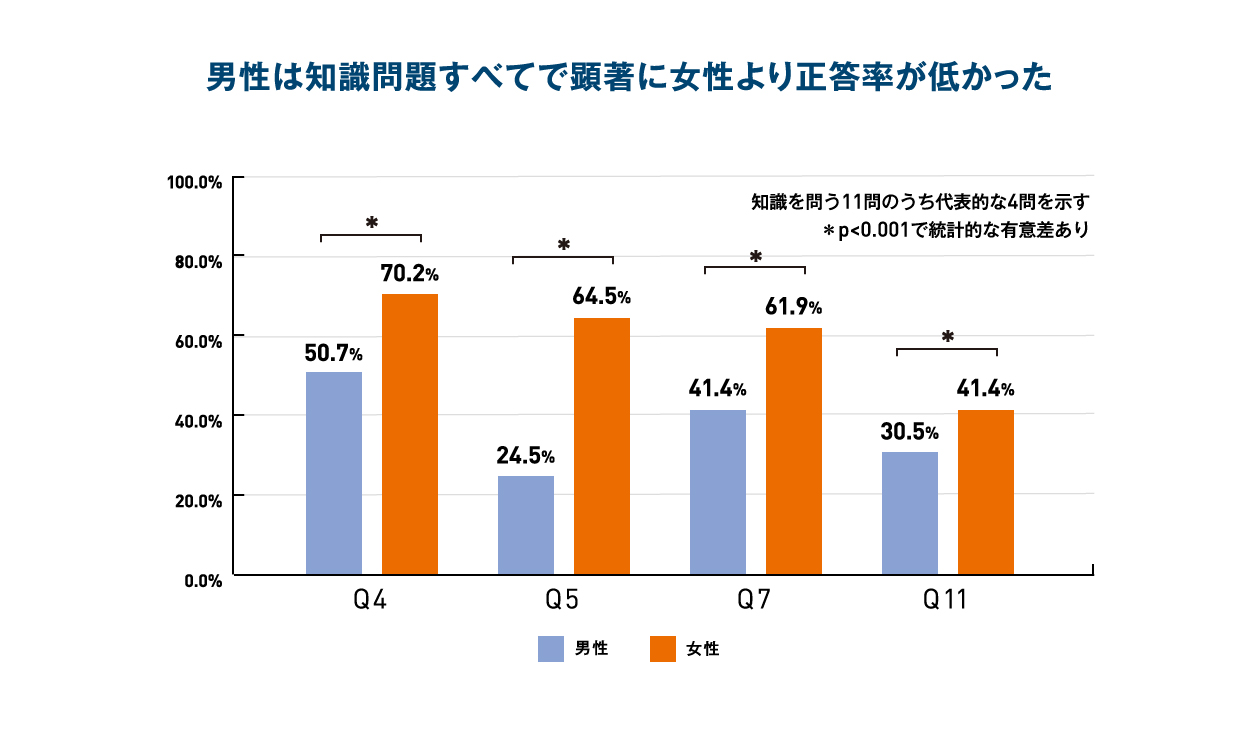
Q4 子宮頸がん検診では、がんとがんになる前の状態(前がん病変)を発見することができる(正解:はい)
Q5 性交渉の経験があっても、20歳代であれば子宮頸がん検診の必要はない(正解:いいえ)
Q7 性経験が、がんを引き起こすリスクのある発がん性のHPVの感染に関係している(正解:はい)
Q11 現在、日本ではHPVワクチン接種の公費助成はまったく受けられない(正解:いいえ)
医療者:医師、看護師、助産師、薬剤師、臨床検査技師、他の医療従事者、医学部生、看護学校生、その他の医療系学生
医療者:医師、看護師、助産師、薬剤師、臨床検査技師、他の医療従事者、医学部生、看護学校生、その他の医療系学生
要約
- HPVワクチン接種率がほぼゼロの状態になってしまっている日本において、今後の効果的な啓発を行うために、HPV関連疾患に関する日本人の知識や意識の実態を明かした。
- HPVが原因となる病気を予防するため、一次予防(HPVワクチン接種)、二次予防(子宮頸がん検診など)を推進することが世界中で重要な課題となっている。
- 2015年から2016年にかけて横浜市、東京都、大阪府、新潟県で16歳以上の男女を対象に、全20問のマークシート式のアンケート調査を行った。
- 幅広い参加者を募るため、横浜市内企業7社、学校の授業、横浜駅付近のイベントスペースでの2回の調査を含めて計21回のアンケート調査を実施した。
- 男女3,033人が参加し、39%(1,182人)は男性であった。
- 医療関係者以外を主な対象としたこれだけ大規模なアンケート調査は他になく、貴重な日本人のデータである。
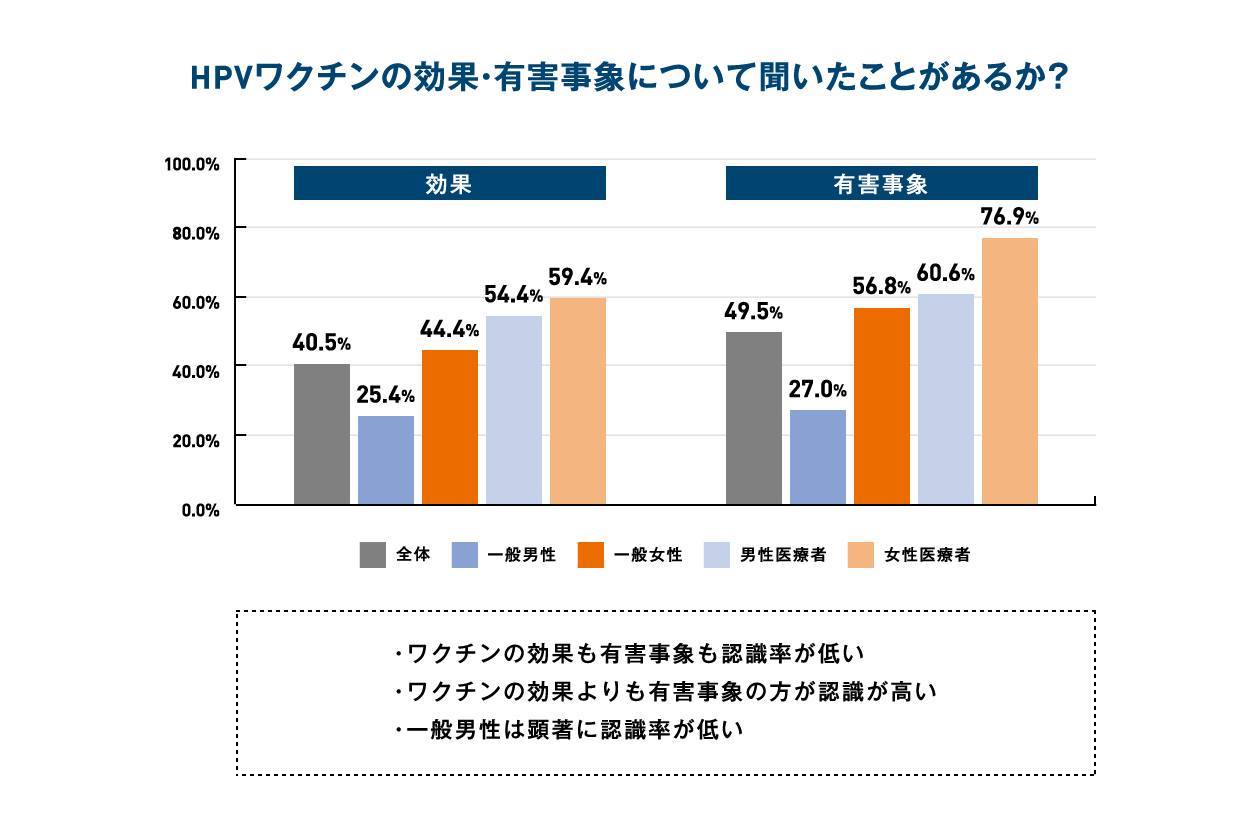
- HPVに関すること、子宮頸がんのこと、HPVワクチンのことに関する計11問の知識を問う設問すべてで男性は女性よりも顕著に正答率が低い結果であった。
- 一般女性は一般男性に比べて、子宮頸がんやHPVに関して約3.9倍も高く知識を持っていた。
- HPVワクチンの効果と有害事象について、一般女性は一般男性に比べてそれぞれ2.5倍、3.9倍高い認識を持っていた。
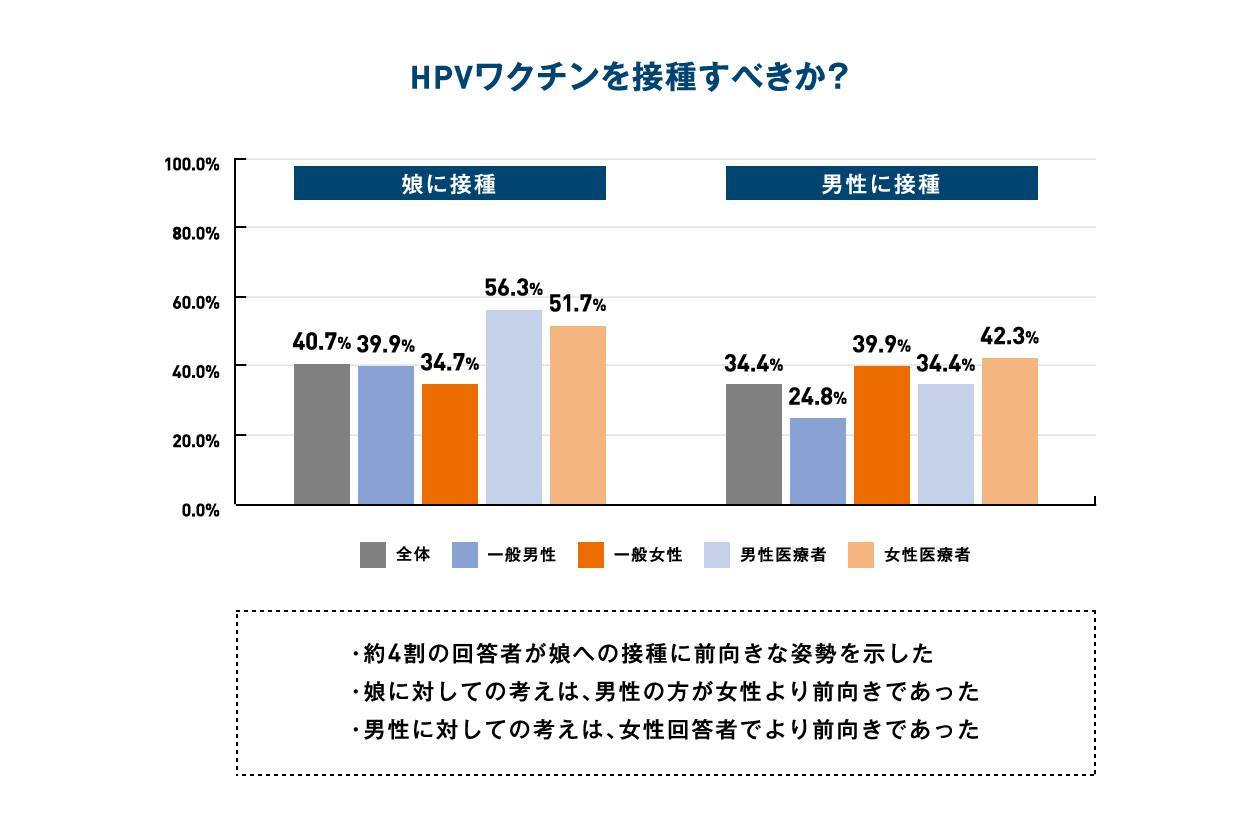
- 娘に対してHPVワクチンを接種することに前向きな姿勢を示したのは全体の約40%だった。
- 一般女性は一般男性に比べて、娘へのHPVワクチン接種に消極的であったのに対し、男子へのHPVワクチン接種についてはより前向きな姿勢を示した。(つまり男性は娘に対するHPVワクチン接種について、女性よりも前向きである。)
ポイント
- 日本人の男女に対して行った大規模アンケート調査で、男性の知識・認識不足が明らかになった。HPVは性別に限らず感染するため、性別に限らず知識や予防意識を持つことが重要である。
- 男性は女性よりも娘へのワクチン接種に関して前向きな姿勢を示しており、男性へのアプローチが日本のワクチン接種率回復への一つの糸口となり得ると考えられた。
オーストラリアにおける子宮頸がん撲滅までの予測期間:モデリング研究
子宮頸がんの年齢調整罹患率は2028年までに撲滅の閾値を下回ると推計
子宮頸がん検診とHPVワクチンなどの子宮頸がん予防プログラムが奏効
要旨
- オーストラリアの子宮頸がん予防は、子宮頸がん検診に関するNCSP(the National Cervical Screening Program)とHPVワクチンに関するNHVP(The Australian National HPV Vaccination Program)の二つのプログラムに則って行われている。
- NCSPは1991年から18~20歳より69歳まで2年ごとの細胞診が施行され、2011~2015年の期間での受診率は80.3%となった。2017年からはHPV検査単独の検診で陽性者に細胞診を行う方法に変更され、25~69歳では5年ごとに検査し70歳以上では過去5年以内にHPV検査が陰性であれば検診を終了する。また検査を受けない女性には自己採取法のHPV検査を奨めている。
- NHVPは2007年から12~13歳の女子に4価ワクチンの3回接種を開始、加えて2009年までは14~26歳までの年代にキャッチアップ接種も行われていた。2013年からは12~13歳の男女ともに定期接種となり、14~15歳の男子が2014年までキャッチアップ接種の対象となった。2016年の15歳の接種率は女子78.6%、男子72.9%であった。さらに2018年からはワクチン接種の方法が9価ワクチンの2回接種へと変更されている。
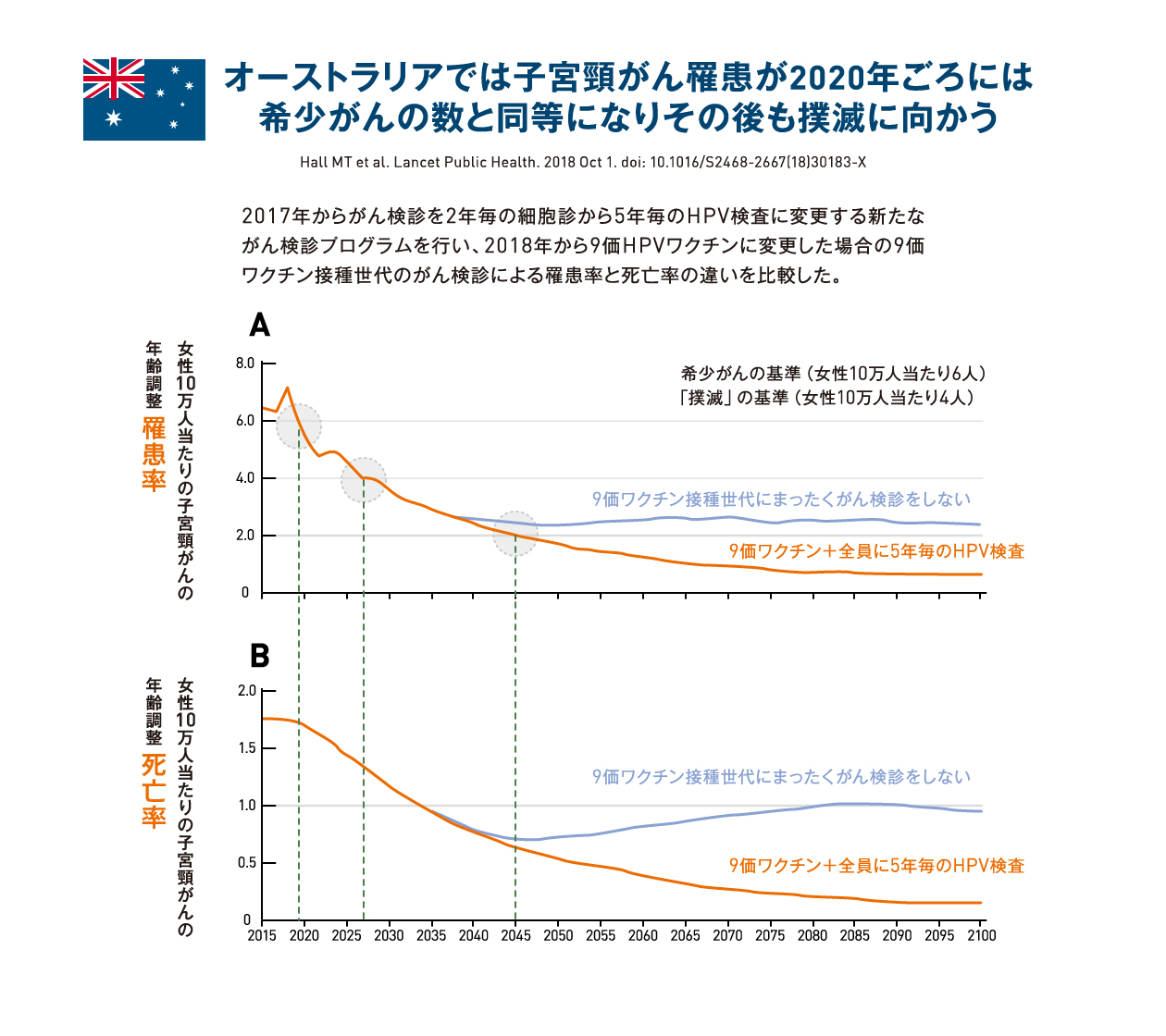
- 現在のオーストラリアの予防対策が継続した場合に、希少がん(年間罹患率が人口10万人あたり6例未満)の閾値や、さらに低い撲滅の閾値4例未満の基準を達成できるのはいつになるか、動的モデルを用いて推計した。
- 9価ワクチンを接種した世代の将来的ながん検診の方法によって2つシナリオに分けて推計をした。シナリオ1は9価ワクチンを接種した世代にはがん検診を行わない、シナリオ2は9価ワクチンを接種した世代も含めたすべての世代に現在のHPV検査によるがん検診を行うものである。
- 子宮頸がんの年齢調整罹患率は両シナリオとも2020年には希少がんの基準を達成し、2028年にはさらに少ない撲滅の基準である年間罹患数が人口10万人あたり4例未満となると推計された。
- 2066年には子宮頸がんの年齢調整罹患率はシナリオ1では3例/10万人/年を、シナリオ2では1例/10万人/年を下回ると推計された。また、年齢調整死亡率はシナリオ1でさえ2034年に1例/10万人/年を下回ると推計された。
ポイント
- がん検診およびHPVワクチンという2つの子宮頸がん予防の取り組みが現在の高い割合で継続すれば、これからの20年で子宮頸がんは撲滅され、公衆衛生上の問題とみなされなくなると考えられる。しかし、この低い罹患率と死亡率を維持していくためには、この子宮頸がん予防の取り組みを継続していく必要がある。
HPV2価ワクチンの日本人女性における有効性:HPV16・18型に対する高い有効性とクロスプロテクション効果の実証
ワクチン接種歴を自治体記録と照合し正確性を担保
HPVワクチンのHPV感染予防効果を証明
要旨
- HPVワクチン(ヒトパピローマウイルス感染予防・子宮頸がん予防ワクチン)の定期接種において,日本では5年にわたり積極的接種勧奨(自治体からの案内郵送など)が中止されている.HPVワクチンへの信頼性を取り戻せない要因として,日本国内からの信頼性の高い有効性のデータが不足していることも影響している.
- 地方自治体と国の公費助成によるHPVワクチンの接種率が高かった世代の女性が,20歳以上の子宮頸がん検診対象年齢に達してきた.そこで,1993年4月~1997年3月に出生し,新潟県内の住民基本検診として2014年~2016年に子宮頸がん検診を受診した20歳~22歳の女性1814人を対象として,HPVワクチン接種の有無とワクチンの予防対象となるHPV16型と18型、それ以外のがん化ハイリスクHPV型の感染率を調べ,ワクチンのHPV感染に対する予防効果を検討した.
- 1355人(74.7%)が少なくとも1回のHPV2価ワクチン接種を受けており,1294人(95.5%)が3回接種を完遂していることを自治体の接種記録で確認した.
- 16型と18型に対するHPVワクチンの有効性は91.9%(出生年で調整、統計学的に有意差あり)と高い感染予防効果を示した.
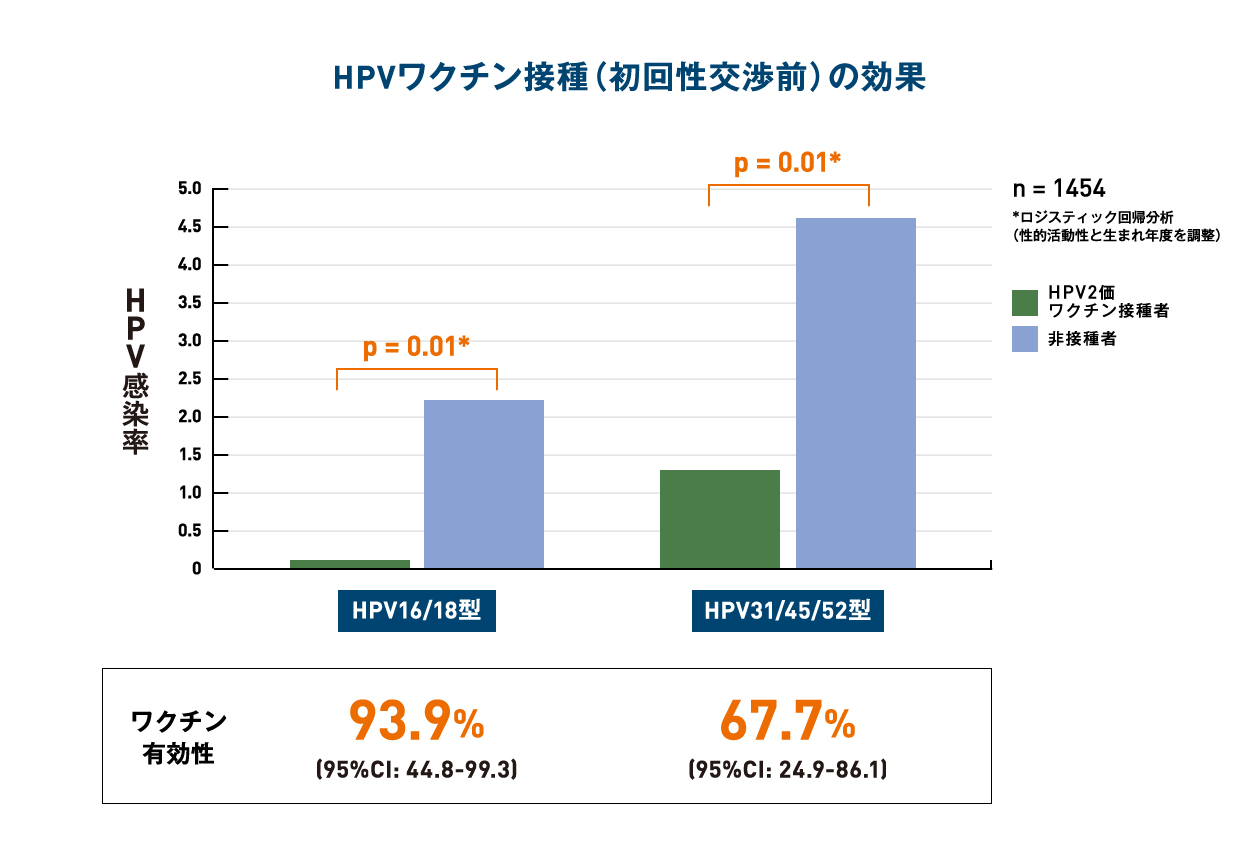
- さらにHPVワクチンの効果を正確に評価するために、接種方法として推奨されている初回性交渉前にワクチンを接種した女性を対象にして解析した結果、本来の感染予防対象の16型と18型に対する予防効果は95.5%,16・18型と抗原性が似ていて効果が期待される31・45・52型の予防効果(クロスプロテクション効果)は71.9%だった(いずれも統計的に有意差あり).
- また,結果に影響を及ぼす可能性がある過去の性交渉パートナーの数と出生年で調整した結果,16・18型に対する有効性は93.9%、31・45・52型に対する有効性は67.7%だった(図を参照:いずれも統計的に有意差あり).
ポイント
- ワクチン接種歴を正確に把握し,精度管理がなされている住民基本検診の中で得られた結果の解析であるため,信頼性の高いデータであることがこの論文の大きな特徴である
- この研究からは、2価ワクチンの大規模臨床試験の際に示された31・45・52型に対する予防効果が示された。今回は中間解析の結果であり、クロスプロテクション効果が報告されている33型と51型など他の型についての予防効果と、細胞診・組織診異常の予防効果は、最終解析の結果を待ちたい。
- 将来の子宮頸がんの罹患や死亡のモデリングにとっても重要な結果である.
HPVワクチン接種歴の自己申告と自治体接種記録には乖離がある
本人が接種したことを覚えていない女性が11%に上った
ワクチン接種歴と疾患のデータベース構築が必要
要旨
- 日本には国が管理する定期接種ワクチンの登録制度がなく、約1700の自治体が各々接種歴を管理している。
- 2013年より現在まで、積極的接種勧奨が停止しているHPVワクチン(ヒトパピローマウイルス感染予防・子宮頸がん予防ワクチン)について、接種後に生じた様々な症状や疾患予防の評価に用いられるワクチン接種情報は主として自己申告に基づくものである。
- この研究は、ワクチン接種の自己申告と自治体の接種記録を照合して、その違いを明らかにすることである。
- 対象は、新潟市で子宮頸がん検診を受けた20-22歳の女性で、研究参加に同意の得られた1230人を登録した。
- 結果として自己申告のHPVワクチン接種率(1~3回のいずれも含まれる)は75.0%であったが、自治体の記録では77.2%であった。
- 自己申告で接種ありと回答した女性のうち、実際に自治体に接種した記録があったのは87.7%(809人/922人)であった。
- 一方で、自己申告で接種していないと回答した女性のうち、実際に自治体に接種記録がなかったのは54.5%(168人/308人)に留まった。
- 自治体に接種記録があるのに自己申告では接種していないと回答した女性(つまり本人が接種したことを覚えていない)が全体の11.4% (140人/1230人)も存在した。
- 詳しい統計解析による自治体記録と自己申告の一致度は0.44で、一致率が高いとはいえない数字であった。
ポイント
- 本人の申告をもとに、ワクチンの効果や副反応を評価する際は、本研究で明らかになったような自己申告の不確かさ(アンケート調査の欠点の一つ)に留意する必要がある。特に幼少期や思春期の接種の記憶は不確かである可能性が高い。
- 国主導の正確なワクチン接種登録を確立し、その後の疾患データベースなどと連結して評価することが、今後の真のHPVワクチンの効果や副反応評価に不可欠であると考えられる。

HPVワクチン接種率急低下に対するアイルランドの迅速な対応
圧力団体の影響で急落した接種率が再び上昇
様々な組織間の連携が急速なワクチン接種率回復に繋がった
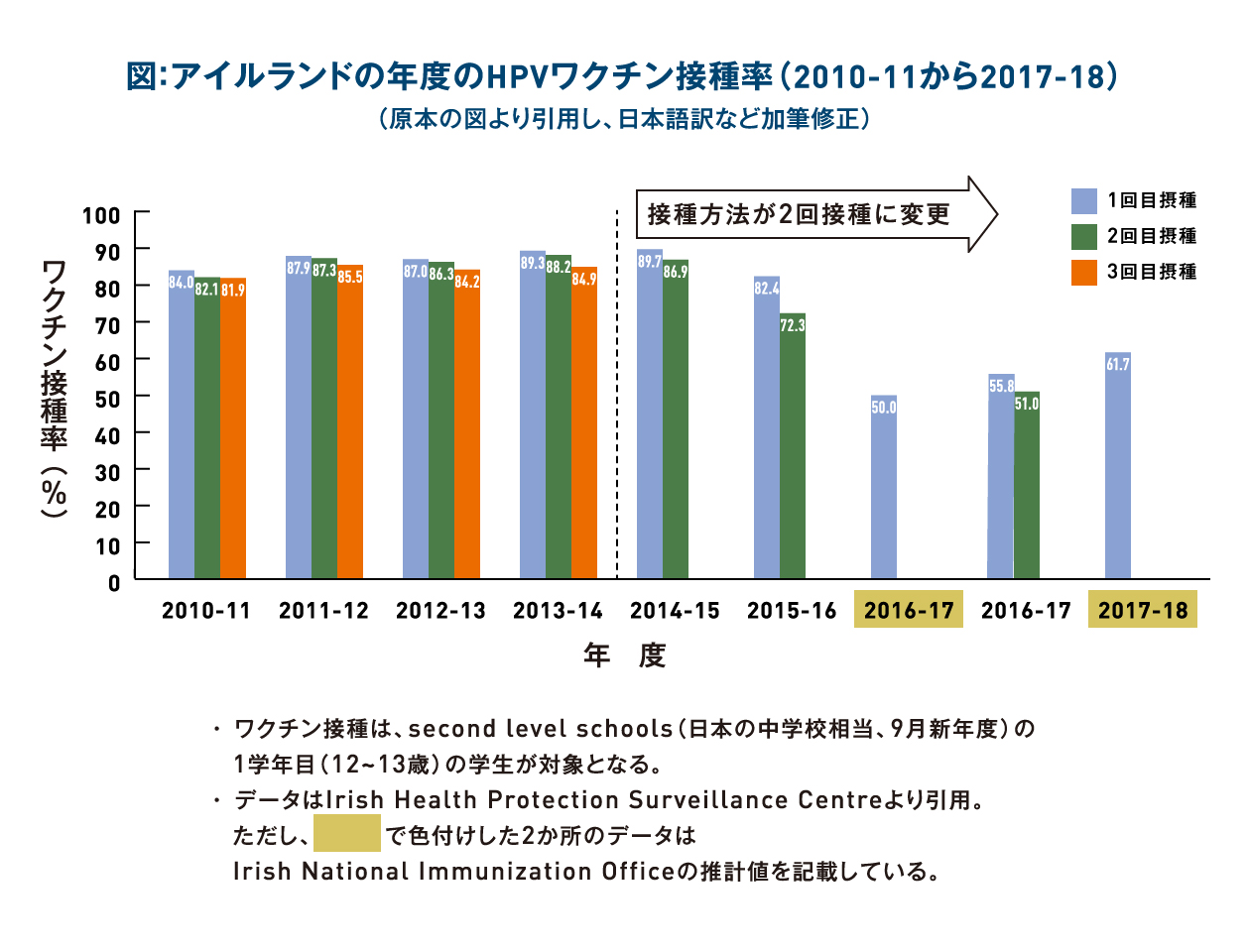
- アイルランドでは、12~13歳の女子を対象とした学校接種プログラム(2010年)によりHPVワクチンの高い接種率を達成していた(初期では80%以上、2014-15年では86.9%まで上昇)。
- 2015年に結成された反HPVワクチンの圧力団体は、感情的なストーリーを使って強力な情報発信の場を確立し、政治家への陳情、国や地域のメディア支援を得て誤った情報を流布し、2015年12月には「HPVワクチン、それは安全か」というドキュメンタリーが地上波で放送された。
- その影響で2015-16年にワクチン接種プログラムを遂行した女子は72.3%まで減少し、さらに2016-17年の1回目のワクチン接種率は50%程度まで減少すると推計された。圧力団体の活動は、親のワクチンの安全性に対する不安を喚起させ、ワクチン接種率を低下させた。
- アイルランド国立予防接種局は、反ワクチンの動きに直接対応することなしには親の信頼回復は得られないと考え、推進のためのグループを結成した。さらに、親のワクチンに対する意識に焦点をあてたフォーカスグループも作り、メディアの分析やメディアによる活動を強めた。
- このことは、教育・子供の両親・政治・他の組織の連携を促進し、紙媒体あるいはウェブ上の情報が改訂され、医療者への包括的なトレーニングプログラムも施行された。
- 2017年8月には、健康・女性の権利・児童福祉・市民社会運動の分野でHPVワクチンを広めるための35の様々な組織間での連絡協議会が発足した。2017-18年にはこの連絡協議会が強力に支持するメディアキャンペーンも始まった。
- 現在は幅広いグループがHPVワクチンを推奨しており早くも影響がみられている。公費接種を逃した未接種の女性たちには接種の新たな機会が設けられ、1回目ワクチン接種率は2016-17年では55.8%に、2017-18年では61.7%まで上昇すると推計された。
ポイント
- 日本や日本の影響を受けたデンマークなど、接種率急落を経験した他の国々とは対照的に、各組織を繋ぐ強力な連絡協議会を設立したことが、急速なワクチン接種率回復に繋がった。ワクチン接種率上昇の回復により、アイルランドでは、子宮頸がんによる罹患率や死亡率が将来低下するだろう。(日本の状況との比較はこのHP内(http://kanagawacc.jp/vaccine-jp/123/)の札幌市のデータなどを参照のこと)。
HPVワクチン接種に躊躇はいらない
HPVワクチンの世界的な接種水準は依然として低い。
世界的なHPVワクチン接種率の上昇が望まれる。
要旨
- オーストラリアでは学校の登録や給付金の受理にワクチンの接種を必要とする法令を通して70%以上のHPVワクチン接種率を達成している。また、イギリスでは12~13歳の女子の88%以上がワクチンを接種している。
- アメリカではHPVワクチン接種率は50%未満、地域によっては15%を下回るなど接種率は低い。同様にEUでも地域差は大きく、北欧では接種率は高いものの全体では40%を切っている。日本では副反応に関する検証をされていない報道の影響によりワクチン接種率は約70%から0.6%へと激減した。
- 開発途上国では例外を除きワクチン接種率は低い。インドでは2010年のワクチン接種推奨プログラムが疑念を呼び、社会的な信頼回復に対する挑戦を経験したが、いまだに尾をひいている。中国政府はHPVワクチンの展望について保守的である。
- 一方、高いワクチン接種率を達成している開発途上国もある。ルワンダ政府は、CDC(アメリカ疾病管理予防センター)とHPVワクチンを製造販売しているメーカーと連携することで、小学6年生の女子の93.3%に無償でワクチンを提供することに成功した。ブータンでは、ブータン君主によって推奨された国のワクチン接種プログラムにより若者の90%以上が3回の接種を達成した。このような少額・あるいは無償でのHPVワクチン接種プログラムは、他のさまざまな開発途上国でも導入されつつある。
- 2016年の調査によると、交通・金銭面でワクチンを接種しやすくすることがワクチンを広めるにあたり最も効果的であることがわかった。学校を起点とし低コストあるいは無償でワクチンを提供することで高いワクチン接種率の達成が可能である。
- 情報伝達に関しては、HPVワクチンの適切でわかりやすい情報を提供するだけでは不十分である。HPVワクチンを支持する情報を効果的に発信すること、誤った情報や見解に対する正しい情報を発信することが重要である。
- HPVワクチン接種率を上昇させるにはよく練られた長期的な計画が必要となるだろう。さらにワクチン接種推奨計画をより効果的にするためには、十分な資金、安定した政策、国家的なHPVワクチンの支持、学校でこどもたちへワクチンを届けられるような社会基盤、そしてワクチンの安全性と効果に関わる教育プログラムなどが必要だろう。
ポイント
- 超一流の科学雑誌Cellが、HPVに対する国民の防御の成功と失敗の差が国の健康政策の差として将来浮き彫りになるであろうことを予測し、接種率を高め集団免疫を獲得することの重要さも含めて、グローバルな視点に立った論評を掲載したインパクトは極めて大きい。

HPVワクチンの副反応に関する,名古屋スタディ-の最終結果
報道されているワクチン接種後の様々な症状は,HPVワクチン接種との明らかな関連性は認められなかった.
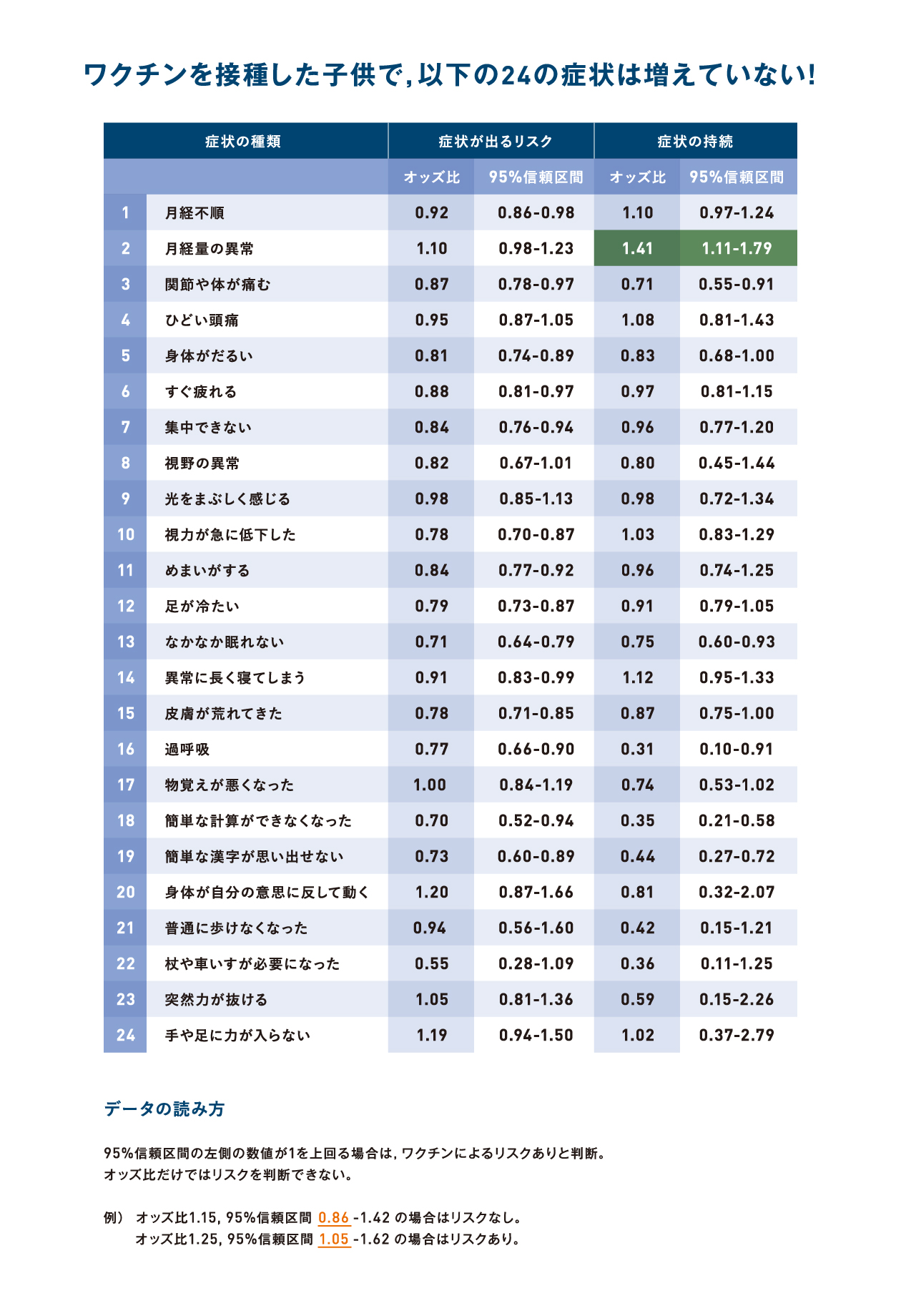
約3万人が回答した無記名アンケート調査で、ワクチン接種をしても聴取された24項目の症状が増加する傾向は認められなかった.
要旨
- これまで、ワクチン接種と報告されている種々の症状(副反応と言われている症状)との関連性を調査した疫学調査は論文化されていない.
- 実際に副反応症状とワクチン接種の間に関連性があるのか確認するために,2015年1月に名古屋市はワクチン接種の対象となった世代に無記名アンケート形式の調査を実施した。これは子宮頸がんワクチン被害者連絡会の要請もあって施行されたものであり、質問の内容については,被害者連絡会の意見も含めて設定した.
- ワクチン接種後に24の症状についての有無,病院受診をしたか,学校の出席に影響したか,などの質問に答えてもらった.
- ワクチン接種した群と接種していない群を比較し、24すべての症状において,ワクチン接種後にその発症が増える結果は得られなかった.さらにワクチン接種後に自覚した症状の数が増えても,ワクチン接種との関連性は認めなかった.
- 唯一,ワクチン接種者に多く見られた持続症状は月経量の異常であったが他の症状についてはワクチン接種群に特別多くみられるような持続症状は無かった.
- また、ワクチン接種者では,3つの症状(月経量の増加,月経不順,ひどい頭痛)で病院への受診が増えた.
- 今回の結果は,HPVワクチンが安全であるというWHO(世界保健機関)などの報告を支持するものであった.
ポイント
- これまで、ワクチン接種と報告されている種々の症状(副反応と言われている症状)との関連性を調査した疫学調査は論文化されていない.
- 実際に副反応症状とワクチン接種の間に関連性があるのか確認するために,2015年1月に名古屋市はワクチン接種の対象となった世代に無記名アンケート形式の調査を実施した。これは子宮頸がんワクチン被害者連絡会の要請もあって施行されたものであり、質問の内容については,被害者連絡会の意見も含めて設定した.
- ワクチン接種後に24の症状についての有無,病院受診をしたか,学校の出席に影響したか,などの質問に答えてもらった.
- ワクチン接種した群と接種していない群を比較し、24すべての症状において,ワクチン接種後にその発症が増える結果は得られなかった.さらにワクチン接種後に自覚した症状の数が増えても,ワクチン接種との関連性は認めなかった.
- 唯一,ワクチン接種者に多く見られた持続症状は月経量の異常であったが他の症状についてはワクチン接種群に特別多くみられるような持続症状は無かった.
- また、ワクチン接種者では,3つの症状(月経量の増加,月経不順,ひどい頭痛)で病院への受診が増えた.
- 今回の結果は,HPVワクチンが安全であるというWHO(世界保健機関)などの報告を支持するものであった.